2 месяца после гистероскопии кровянистые выделения. Виды выделений после гистероскопии и сколько они длятся. Повреждение слизистой оболочки матки во время гистероскопии
Женщинам приходится регулярно проходить обследование гинекологической сферы с профилактической целью, особенно после 40 лет. Но бывают ситуации, когда обычного врачебного осмотра недостаточно – тогда назначаются дополнительные методы как лабораторные, так и инструментальные. К последним относят многочисленную группу процедур, среди которых весомую роль занимает гистероскопия, поскольку она позволяет непосредственно увидеть и оценить матку изнутри.
Но кроме диагностического значения, манипуляция преследует и лечебную цель, что придает ей широкую распространенность и актуальность в гинекологии. А женщины, которым довелось столкнуться с гистероскопией наверняка желают знать, что их ожидает после исследования и как себя вести. Компетентно на эти вопросы ответит лишь врач, а пациентке нужно соблюдать все его рекомендации.
Суть процедуры
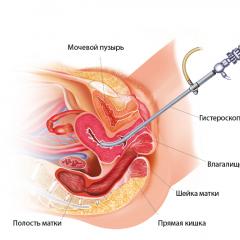
Гистероскопия представляет собой инвазивную методику, позволяющую провести диагностику и лечение некоторых гинекологических заболеваний. Ее суть заключается во введении специального инструментария в полость матки с последующим осмотром слизистой оболочки или выполнением других манипуляций: введения лекарственных растворов, удаления патологических образований, взятия биопсии, электро- или лазерной коагуляции и пр. Важную роль в этом играет тонковолоконная оптическая система гистероскопа или миниатюрная видеокамера на его конце, с помощью которых можно видеть и фиксировать все происходящее.
Стандартное исследование проводится в условиях стационара, поскольку все же относится к инвазивным процедурам. Но в то же время, гистероскопия обладает высокой безопасностью и низким риском осложнений. А использование современных мини-эндоскопов позволяет получить дополнительные преимущества:
- Малую травматичность.
- Отсутствие необходимости в общей анестезии.
- Возможность выполнения в амбулаторных условиях.
- Сокращение продолжительности процедуры.
- Хорошую переносимость пациентками.
Для того чтобы полость матки стала видна, нужно расправить ее стенки, что достигается благодаря введению жидкости (физиологический раствор) или нагнетания углекислого газа. Вид используемого инструментария определяется целью манипуляции и ее объемом.
Показания

Проведения гистероскопии требуют многие случаи, связанные с гинекологической и даже акушерской патологией. Решение о выполнении процедуры принимается врачом исходя из клинической ситуации и состояния женщины. Среди показаний нужно отметить следующие:
- Менструальная дисфункция.
- Метроррагии в постменопаузе.
- Гиперплазия эндометрия.
- Опухоли (фибромиома, полипы, рак).
- Эндометриоз (аденомиоз).
- Аномалии развития матки.
- Синехии (синдром Ашермана).
- Неполный аборт.
- Замершая беременность.
- Послеродовые осложнения.
- Бесплодие.
Спектр состояний, при которых целесообразна гистероскопия, довольно широк. И в каждом из случаев процедура окажет ожидаемый эффект: выявит патологию и будет способствовать ее излечению.
Гистероскопия показана многим женщинам с гинекологической и акушерской патологией, когда другими способами решить проблему невозможно.
Обычные последствия

Пройдя процедуру, женщине требуется определенное время на восстановление. Реабилитационный период условно проходит в два этапа. На первом происходит заживление микропорезов и других повреждений матки, полученных при выполнении хирургических манипуляций (удаления опухолей, спаек, коагуляции, биопсии). Восстанавливается и цервикальный канал, который находился в расширенном состоянии. Это занимает до 2–3 недель. На втором этапе формируется новый функциональный слой эндометрия, который участвует во всех фазах менструального цикла. Полная регенерация слизистой оболочки происходит за полгода.
Боли
Не стоит переживать, если присутствуют незначительные боли после гистероскопии. Они ощущаются внизу живота или отдают в область крестца, продолжаясь в течение нескольких дней. Причиной считается растяжение матки, ее травматизация, а также расширение шейки. Этого все равно не избежать, потому болевой синдром считается нормой. У особо чувствительных женщин он бывает довольно интенсивным, что даже требует приема обезболивающих средств.
Выделения

Незначительные выделения или скудное кровотечение после гистероскопии, продолжающееся 2–3 дня, также не должно внушать опасений. Слизистая оболочка матки испытывала определенные повреждения, особенно при сопутствующем выскабливании, что и привело к таким последствиям. Затем характер выделений меняется: они становятся сукровичными и приобретают желтоватую окраску, т. е. уже не содержат крови. Такая ситуация в норме длится около 2 недель.
Температура
Нередко женщины отмечают небольшое повышение температуры тела. Это происходит по той же причине – из-за повреждения внутренней оболочки матки. В результате происходит развитие асептического воспаления, что и дает такую реакцию организма. Но подобное может наблюдаться лишь в период, когда идут физиологические выделения. Обычно температура после гистероскопии находится в пределах 37–37,2 градуса и повышается лишь в вечернее время. А утром она должна быть в норме.
Менструации
Когда была проведена лишь диагностическая гистероскопия, после нее менструальный цикл возобновляется согласно графику, но возможна небольшая задержка – не более 3 дней. В случае проведения лечебных манипуляций, затрагивающих эндометрий, месячных может не быть довольно длительное время. Как правило, циклические выделения приходят с восстановлением функционального слоя слизистой оболочки.
Если гистероскопия прошла гладко, то обычными последствиями считаются умеренные боли, непродолжительные выделения и субфебрильная температура тела.
Осложнения

У некоторых женщин есть риск формирования осложнений после процедуры. Прежде всего это касается пациенток с сопутствующей патологией. Некоторые состояния и вовсе являются противопоказанием для выполнения гистероскопии. К ним относят:
- Общие инфекционные заболевания.
- Обострение хронических болезней.
- Воспалительная патология половых органов.
- Декомпенсация экстрагенитальной патологии.
- Нормальная маточная беременность.
- Атрезия (заращение) шеечного канала.
Если произвести манипуляцию у этой категории пациенток, то можно ожидать непредвиденных и крайне тяжелых последствий. Но даже при соблюдении всех показаний бывают осложнения, связанные с нарушением правил выполнения гистероскопии и несоблюдением женщиной рекомендаций врача после процедуры. В раннем восстановительном периоде могут наблюдаться следующие состояния:
- Инфицирование.
- Кровотечение.
- Гемолиз.
А поздние осложнения включают пиометру, гидросальпинкс, деформацию маточной полости, появление спаек, активацию хронических воспалительных заболеваний. Поэтому женщины, столкнувшиеся с симптомами, отличными от допустимых после исследования, должны сразу же обратиться к врачу. Чаще всего речь идет о сильных болях, длительных кровянистых выделениях со сгустками или другими патологическими примесями (гной), повышении температуры выше 37,2 градуса.

Чтобы восстановительный период после диагностической или лечебной процедуры прошел в соответствии с ожиданиями женщины, ей следует выполнять все рекомендации врача. Необходимо тщательно следить за собственным самочувствием, обращая внимание на любые изменения. Следует ежедневно измерять температуру (в утреннее и вечернее время) и придерживаться следующих правил:
- Воздержаться от половых отношений до начала месячных.
- Поддерживать личную гигиену (прием душа, подмывание с нейтральными средствами).
- Избегать сильных физических нагрузок.
- Отказаться от использования тампонов, влагалищных свечей, спринцеваний.
- Полноценно питаться (без острых, жирных, соленых, копченых и жареных блюд).
- Регулярно опорожнять кишечник и мочевой пузырь.
- Запрещается ходить в баню, принимать ванну, купаться в бассейне на протяжении 3 недель.
Многие женщины также задаются вопросом о возможности зачатия ребенка после проведения исследования. Но каждая ситуация индивидуальна. Если выполнялась диагностическая гистероскопия, по результатам которой не выявлено значимых отклонений, способных негативно повлиять на развитие эмбриона, эти вопросом следует заниматься не ранее, чем через 3 месяца. А оперативная (лечебная) манипуляция требует более длительного периода – до полугода. Но нужно учитывать и другие факторы, такие как возраст, гормональный фон, экстрагенитальная патология и пр.
Гистероскопия является высокоинформативной диагностической и эффективной лечебной технологией, которая применяется во многих случаях. После проведения процедуры женщину могут ждать не совсем приятные ощущения виде боли, выделений и субфебрильной температуры. Но они совершенно нормальны и не несут какой-то угрозы. А вот при появлении отклонений от физиологического течения восстановительного периода нужно сразу обращаться к врачу, ведь возможны и серьезные осложнения.
Обновление: Декабрь 2018
Одной из современных диагностических и лечебных процедур в гинекологии является гистероскопия. Данная операция позволяет осмотреть матку, выявить и при необходимости оперативно удалить патологию, а во многих случаях и определиться с . Делать ли гистероскопию, решает врач, основываясь на показаниях и противопоказаниях к проведению данной манипуляции, но последнее слово, безусловно, остается за пациенткой.
Коротко о гистероскопии
Гистероскопией называют такую лечебно-диагностическую манипуляцию, которая позволяет визуально оценить матку изнутри, выявить патологические образования либо аномалии ее строения и при необходимости удалить их оперативно, то есть без проникновения в брюшную полость. Данный метод относится к эндоскопическим и проводится с использованием специального оптического прибора – гистероскопа обученным специалистом.
В переводе с греческого гистероскопия означает «осматривать матку». Манипуляция бывает диагностической и лечебной. Диагностическая гистероскопия проводится не только для осмотра внутренней маточной поверхности, но и для забора материала (эндометрия) на гистологическое исследование (биопсия). Во время лечебной гистероскопии производятся оперативные вмешательства, например, удаление новообразований или инородных тел.
Подготовка к процедуре
Так как гистероскопия относится к инвазивным процедурам и сродни оперативному вмешательству, перед ее проведением пациентке назначают обследование (исключая экстренные случаи):
Из инструментальных методов назначаются:
- УЗИ малого таза;
- (при наличии показаний);
- флюорография;
- анализ свертываемости крови;
- (при наличии показаний).
Если у пациентки имеются хронические экстрагенитальные заболевания, показана консультация врача соответствующего профиля с проведением корригирующей терапии. При выявлении назначается санация влагалища (до 1 – 2 степени чистоты).
Обследование проводится амбулаторно. После поступления в стационар пациентке перед процедурой назначается очистительная клизма (подготовка кишечника), а непосредственно перед гистероскопией необходимо опорожнить мочевой пузырь. Принимать пищу в день манипуляции запрещается из-за проведения внутривенного наркоза во время гистероскопии. Проведение гистероскопии планируют на 5 – 7 день цикла, то есть в первую (пролиферативную) фазу, когда новый функциональный слой эндометрия только начал нарастать, и внутренняя поверхность матки доступна для осмотра.
Также необходимо за 3 дня до процедуры воздержаться от половых контактов, а за неделю прекратить спринцевания. Не рекомендуется и применение спермицидов и влагалищных свечей за 7 дней до гистероскопии.
Виды гистероскопии
Гистероскопия, в зависимости от назначения может быть:
- диагностической – когда необходимо выявить причины «неполадок» по женской линии (диагностировать полипоз эндометрия, подслизистый миоматозный узел или прочую патологию);
- лечебной – после осмотра внутренней поверхности матки проводится оперативное вмешательство (иссечение полипов, резекция миоматозного узла, рассечение спаек или перегородки в матки);
- контрольной – проводится через определенное время (обычно через полгода) после проведения внутриматочных вмешательств с помощью гистероскопии.
Для удачного проведения операции необходимо расправить маточные стенки, матку растянуть и расширить. Для этого в полость матки вводятся среды. В зависимости от используемой среды гистероскопия делится на:
- жидкостную (вводится физ. раствор или 5% глюкоза);
- газовую (вводится углекислый газ).
Офисная гистероскопия
Офисная гистероскопия эндометрия является одним из вариантов диагностической гистероскопии и проводится амбулаторно. Данное название процедуры пришло из Европы, где гистероскопия с диагностической целью может быть выполнена не только гинекологом, а врачом общего профиля и проводится она амбулаторно, в медицинских кабинетах (по западному определению – в офисах).
Офисную гистероскопию называют простой гистероскопией, минигистероскопией, диагностической видеогистероскопией. Последний термин подразумевает демонстрацию пациентке во время проведения манипуляции картину внутренней поверхности матки. Преимущества минигистероскопии:
- малая травматичность процедуры (используется гистероскоп с наименьшим диаметром, без расширения цервикального канала);
- нет необходимости в общей анестезии, что снижает стоимость гистероскопии и риск возникновения анестезиологических осложнений;
- возможность амбулаторного проведения, не требует госпитализации и не влияет на трудоспособность;
- короткий период проведения процедуры (не больше получаса);
- хорошая переносимость манипуляции;
- возможно проведение биопсии эндометрия.
Показания
Решение о необходимости проведения гистероскопии принимается врачом на основании следующих показаний:
- различные сбои в менструальном цикле у девочек, женщин детородного и пременопаузального возраста;
- кровотечения и кровяные выделения в постменопаузе;
- подозрение и для подтверждения:
- подслизистого миоматозного узла;
- аденомиоза;
- рака эндометрия;
- пороков развития матки;
- внутриматочных синехий;
- перфорации матки;
- остатков плодного яйца и оболочек;
- полипоз и ;
- инородного тела в маточной полости;
- уточнение локализации внутриматочной спирали или ее частей;
- бесплодие;
- как подготовительный этап перед ЭКО;
- невынашивание;
- оценить эффект и проконтролировать результат гормонального лечения;
- осложненный послеродовый период.
Как становится понятным, гистероскопия является наиболее результативным и эффективным методом диагностики и лечения гинекологической патологии, поэтому отказываться от процедуры нецелесообразно.
Противопоказания
Как любая другая внутриматочная процедура, гистероскопия не проводится в следующих ситуациях:
- острые инфекционные заболевания (простудные, ангина, или и прочие);
- обострение хронических заболеваний;
- острое воспаление половых органов (кольпиты, эндометриты, аднекситы);
- маточная беременность (желанная);
- или подозрение на нее;
- распространенный рак шейки;
- экстрагенитальные заболевания в стадии декомпенсации (сердечно-сосудистая патология, почек);
- профузное кровотечение из матки;
- атрезия цервикального канала.
Восстановительный период
Восстановительный период после перенесенной манипуляции условно разделяют на 2 этапа. Первый этап заключается в первичном восстановлении и нормализации строения и функционирования поврежденных тканей матки (слизистой оболочки и мышечного слоя). На первом этапе полностью заживают микроповреждения и хирургические разрезы, а также восстанавливается и регенерируется цервикальный канал. Данный этап продолжается около 2 – 3 недель и заканчивается полной регенерацией операционных повреждений и образованием безрубцовой ткани.
Второй этап восстановления направлен на формирование новой, вновь образовавшейся ткани, то есть нового эндометрия после гистероскопии. Новая слизистая матки должна обладать нормальной структурой и все присущие ей функциональные свойства (разрастание и отторжение эндометрия согласно фазам менструального цикла). Второй этап восстановления требует большего времени и длится до 6 месяцев.
Выделения после процедуры
Кровь и умеренные кровянистые выделения будут иметь место в первые 2 – 3 дня после манипуляции. Это объясняется травматическим повреждением слизистой матки инструментами. В дальнейшем выделения становятся сукровичными или желтыми, которые могут продолжаться до двух недель. Продолжительность сукровичных выделений обусловлена расширением маточной полости жидкостью во время гистероскопии, жидкость проникает в сосуды, повреждая их стенки, что и приводит к выделению «сукровицы». Но в случае появления обильных кровяных выделений и сгустков крови необходимо сразу обратиться к врачу.
Менструации после гистероскопии
Когда приходят месячные после гистероскопии? Все зависит от того, с какой целью проводилась процедура. В случае диагностической, особенно офисной гистероскопии, менструации наступают согласно графику привычного цикла, но возможны небольшие задержки (2 – 3 дня). Это объясняется тем, что при диагностической процедуре практически не травмируется эндометрий, поэтому длительного времени для его восстановления не требуется. Но в случае лечебной гистероскопии, особенно после завершения процедуры выскабливанием полости матки, возможна и более длительная задержка менструаций. В данной ситуации первым днем менструального цикла следует считать день операции и ожидать месячных примерно через месяц. Важно проследить за характером первой менструации после процедуры. При изменении цвета и консистенции, а также увеличения количества кровяных выделений следует проконсультироваться с гинекологом.
Боль после процедуры
Боль после гистероскопии считается абсолютно нормальным явлением, если она незначительна или умеренна, локализуется в нижней части живота либо в пояснице/крестце и продолжается пару дней. Болезненные ощущения объясняются, во-первых, растяжением полости матки во время процедуры газом или жидкостью, а во-вторых, травматизацией тканей шейки и матки инструментами. Женщины с низким болевым порогом жалуются на выраженную боль, в таких случаях врач может порекомендовать прием НПВС с хорошим обезболивающим эффектом (кеторол, индометацин, найз). Но если живот болит нестерпимо, характер болей схваткообразный, кинжальный или стреляющий, значительно повышается температура и нарастают симптомы интоксикации, боли отдают в промежность или ногу, то необходимо немедленно обратиться за медицинской помощью, чтобы исключить возможные осложнения.
В раннем восстановительном периоде необходимо четко следовать всем рекомендациям гинеколога:
- отказаться от половой жизни примерно на 3 – 4 недели (в идеале, до первых месячных);
- запрещается принимать ванну, посещать баню и сауну, а также купаться в бассейне или открытых водоемах как минимум, 3 недели;
- соблюдать личную гигиену (прием душа ежедневно, подмываться дважды в день с использованием моющих средств с рН-нейтральной реакцией (интимные гели, детское мыло);
- как правило, врач назначает с противовоспалительной целью лечение после гистероскопии (профилактически) антибиотиками (ципрофлоксацин) и метронидазолом курсом на 5 – 7 дней;
- ежедневный контроль температуры тела (утром и перед сном);
- отказаться от приема аспирина, как обезболивающего средства (препарат разжижает кровь, что усилит кровянистые выделения и может спровоцировать кровотечение);
- отложить интенсивные физические нагрузки, тяжелый физический труд и подъем тяжестей более 3 кг на 1 – 1,5 месяца (оздоровительные спортивные упражнения разрешаются через 2 – 3 недели);
- отказ от тампонов на период кровянистых выделений, лучше применять прокладки;
- запрет на интравагинальное введение таблеток, свечей, гелей и кремов, а также на спринцевания;
- после гистероскопии нельзя пользоваться спермицидами в течение месяца;
- придерживаться рационального питания, чтобы не спровоцировать запор (отказ от острых, соленых, маринованных продуктов, жареной и жирной пищи).
- своевременно опорожнять мочевой пузырь.
Беременность после гистероскопии
Большинство женщин, которые проходят через процедуру гистероскопии, озабочены вопросом, когда наступит беременность после нее. Если процедура была выполнена с диагностической целью, а в полости матки не производились какие-либо оперативные вмешательства, например, иссечение полипа, то зачатие возможно уже в следующем цикле. Это объясняется быстрым восстановлением слизистой матки и . Но врачи предупреждают пациентку, что торопиться не следует, а когда можно беременеть, зависит от многих других факторов:
- характера менструального цикла (регулярный или нет);
- наличия других гинекологических заболеваний (воспаление придатков, фоновые процессы шейки, наружный эндометриоз и прочие);
- наличия экстрагенитальной патологии (необходимо скорректировать состояние и пройти лечение);
- подготовка к беременности (здоровый образ жизни, умеренные физические нагрузки как минимум 3 месяца);
- обследование на половые инфекции и лечение обоих партнеров при их обнаружении ( , вирус папилломы человека и прочие).
При благоприятных условиях разрешается планировать беременность не ранее, чем через 3 месяца после процедуры.
ЭКО после гистероскопии
Когда пациентка готовится к ЭКО, она должна пройти достаточно сложное обследование, в протокол которого входит и гистероскопия. Но не во всех клиниках по ЭКО данная процедура является обязательной. ЭКО после гистероскопии может закончиться неудачно (выкидышем) в случае невыявленной и непролеченной внутриматочной патологии, поэтому большинство репродуктологов считают обязательным прохождением процедуры. Что может выявить и удалить (при необходимости) врач на гистероскопии перед ЭКО:
- иссечь полипы;
- удалить гиперплазированный эндометрий;
- рассечь внутриматочные спайки;
- иссечь внутриматочную перегородку;
- удалить очаги эндометриоза;
- скорректировать форму матки в случае ее аномального развития;
- удалить подслизистый миоматозный узел;
- проверить проходимость труб (введение катетера в трубы).
После операционной гистероскопии планировать беременность разрешается не ранее, чем через полгода. В случае успешного оплодотворения и имплантации яйцеклетки женщину ставят на диспансерный учет с момента установления беременности и тщательно наблюдают. Течение беременности зависит не только от проведенного внутриматочного оперативного вмешательства, но и от других факторов:
- гормональный фон до беременности;
- возраст;
- количество родов и ;
- состояние шейки матки (ИЦН);
- экстрагенитальная патология.
Стоимость гистероскопии
Стоимость гистероскопии зависит от того, с какой целью она проводится. Диагностическая или офисная гистероскопия, соответственно, дешевле так как ее проведение не включает оперативное вмешательство. Цены на операционную гистероскопию разнятся соответственно уровню сложности операции, квалификации и опыта врача и качества оборудования. Увеличивает стоимость процедуры и необходимость (в некоторых случаях) пребывания в стационаре. Но, безусловно, цена услуги зависит от региона и уровня клиники.
Например, в Москве диагностическая гистероскопия обойдется 15000 – 35000 рублей, а цена на операционную доходит до 60000 – 65000 рублей. В провинции цена офисной гистероскопии колеблется в пределах 2500 – 9000 рублей, а процедура с оперативным лечением внутриматочной патологии стоит от 3500 до 25000 рублей. Средняя цена на пребывание в стационаре составляет 1500 – 4000 рублей.
Возможные осложнения
Гистероскопия, как любая инвазивная процедура, чревата развитием осложнений.
Ранние осложнения
Из ранних послеоперационных осложнений следует отметить:
- воспаление матки и брюшины малого таза (эндометрит, пельвиоперитонит) – составляет 90% всех осложнений;
- внутрисосудистый гемолиз, обусловленный длительностью операции и использованием дистиллированной воды или безэлектролитных сред либо повышением внутриматочного давления;
- кровотечения – не более 5% всех осложнений (наблюдаются после резекции миомы, резекции или аблации эндометрия).
Поздние осложнения
К поздним осложнениям относят:
- формирование пиометры у пациенток в постменопаузе (в случае грубого проведения манипуляции);
- формирование гидросальпинксов, особенно при хроническом аднексите;
- деформация маточной полости (после резекции эндометрия или удаления больших миоматозных узлов);
- обострение хронических воспалительных процессов;
- неполное удаление внутриматочных образований.
Вопрос – ответ
Вопрос:
У меня обнаружили полип эндометрия через полгода после гистероскопии. С чем это связано и как его лечить?
Ответ: Рецидив полипа эндометрия, скорее всего, связан с неполным удалением образования во время предыдущей процедуры (осталась ножка). Лечение будет заключаться в повторном проведении гистероскопии, с иссечением полипа и коагуляцией его ложа (электрическим током или замораживанием) с возможным назначением гормональных препаратов.
Вопрос:
Какая должна быть температура тела после гистероскопии?
Ответ: В идеале, температура тела утром и вечером не должна превышать отметку 37 градусов. Но пока есть кровянистые или сукровичные выделения (7 – 10 дней), вечерняя температура может незначительно повышаться (до 37,2 градусов). В случае более высокой температуры, а также ее повышения по утрам следует проконсультироваться с врачом, чтобы исключить воспалительный процесс внутренних половых органов.
Вопрос:
Можно ли после гистероскопии принимать кровоостанавливающие препараты и какие?
Ответ: Как правило, кровянистые выделения после перенесенной процедуры незначительны и непродолжительны и не требуют приема гемостатиков. В качестве кровоостанавливающих препаратов можно принимать витамин С, глюконат кальция и викасол. При врач порекомендует прием препаратов железа.
Вопрос:
Почему после гистероскопии назначаются гормональные таблетки или инъекции?
Ответ: Так как процедура в большинстве случаев проводится с целью удаления внутриматочных новообразований, возникших в результате гормонального дисбаланса (полипы, миома, гиперпластические процессы эндометрия), врач для нормализации гормонального фона рекомендует гормонотерапию. Как правило, назначаются оральные контрацептивы сроком на 3 – 6 месяцев.
Вопрос:
Нужно ли наблюдаться у гинеколога после гистероскопии?
Ответ: Да, обязательно. Первое посещение врача после процедуры должно быть через 10 – 14 дней. Контрольное УЗИ проводится через 3, а затем через 6 месяцев. В случае благоприятных результатов обследования и отсутствия жалоб женщина в дальнейшем должна посещать гинеколога каждый год.
Вопрос:
На какой день выписывают из стационара после гистероскопии?
Ответ: Если процедура запланирована как стационарная, то в среднем пациентку отпускают домой уже на следующий день. Но в некоторых случаях возможно покинуть стационар уже через несколько часов (удовлетворительное состояние, мажущие кровянистые выделения). Оставить женщину на несколько дней (2 – 3) в больнице могут после значительного оперативного вмешательства (удаление миоматозного узла или множественных полипов эндометрия) либо при возникновении осложнений.
Являются нормальной реакцией стенки матки на инвазивное вмешательство. Продолжительность кровотечения после гистероскопии зависит от цели ее проведения. Если пациентке проводилась гистероскопия с целью диагностики состояния репродуктивных органов, то нормой считается наличие кровотечений на протяжении 2-3 дней. При проведении оперативного вмешательства методом гистероскопии, кровянистые выделения могут наблюдаться дольше.
Если у пациентки кровотечения вновь появились через две недели или не исчезали на протяжении двух недель после проведения диагностической гистероскопии, то следует немедленно обратиться за помощью к специалисту. Врач должен диагностировать причину кровотечения и провести этиологическое лечение.
Незначительные кровотечения на протяжении двух недель после обширного оперативного вмешательства методом гистероскопии требуют приема кровоостанавливающих лекарственных средств.
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом!
Гистероскопия – это один из некоторых видов диагностики в гинекологии. На сегодняшний день данный метод нашел достаточно широкое применение в медицине, так как с его помощью врачу удается полностью оценить состояние внутренней части матки. После такого обследования можно понять общую картину и причину существования каких-либо заболеваний.
Так же такой причиной может послужить кровотечение разного характера. К числу таких заболеваний можно отнести выкидыши, не вынашивание беременности и другие маточные патологии. Что касается самой процедуры гистероскопии, то можно сказать, что этот метод наиболее безопасный и не болезненный по сравнению с некоторыми другими гинекологическими диагностиками. Поэтому паниковать раньше времени совершенно не нужно.
Главное, перед процедурой подготовиться как следует, и тогда после гистероскопии все будет нормально. Чаще всего осложнений никаких не наблюдается. Встречаются некоторые исключения, но такие ситуации сугубо индивидуальны у каждой пациентки. Особенно важную роль играет показатель свертываемости крови.
Как и когда проводят гистероскопию?
Как правило, перед процедурой врач назначает сдачу определенных анализов. Это анализ на кровь, мочи и другие дополнительные обследования. Особой подготовки не требуется. Главное, правильно подобрать время и период цикла женщины. Лучше всего делать гистероскопию в определенное время, что даст наиболее вероятные и правдивые показания.
Гистероскопию назначают при постоянном отсутствии беременности без каких-либо серьезных оснований. Данное обследование как раз и состоит в том, чтобы определить истинную проблему. Так же процедуру гистероскопии назначают при наличии спонтанных и частых выкидышах. Причиной для проведения гистероскопии могут быть и маточные сильные кровотечения. Причиной такого явления чаще всего служит нарушение работы яичников, а так же гормонального сбоя. Если у женщины идет серьезное подозрение на наличие патологических состояний, то ей тоже в обязательном порядке назначается гистероскопия. Это может быть аномалия развития матки в лице однородной матки или же идет внутренний эндометриоз мышечного слоя матки.
Стоит отметить, что причин для проведения гистероскопии достаточно много, главное все сделать вовремя и пройти лечение. Существует так же ряд некоторых противопоказаний к проведению гистероскопии. К таким можно отнести:
- наличие беременности;
- рак шейки матки и наличие выраженных кровотечений;
- наличие воспалительного процесса работы половых органов – вагинит, эндометрит, цервицит, бактериальный вагиноз и другие.
Только после того, как женщина пройдет соответствующее обследование, и врач подтвердит подходящее состояние здоровья, можно назначать гистероскопию.
Виды гистероскопии
В медицинской практике на сегодняшний день существует диагностическая гистероскопия, лечебная и плановая гистероскопия. Каждая из представленных вариантов проводиться по-разному, что касается подготовительного процесса и дальнейшего реабилитационного времени.
Диагностическая гистероскопия назначается женщине в экстренном случае, что может случиться при маточных кровотечениях. Если кровь идет сильно и долго, пациентка должна пройти данную процедуру по назначению врача, но при необходимом обследовании. Только после этого можно назначать непосредственную процедуру.
Что касается плановой гистероскопии, то ее проводят уже в качестве контрольного обследования после выскабливания оболочки слизистой матки. Так же ее назначают при наличии таких заболеваний, как постоянное не вынашивание беременности, пороки развития матки, при бесплодии и многих других патологиях органов женской функции.
Лечебная гистероскопия назначается для удалении небольших образований слизистой оболочки матки или же для небольших доброкачественных опухолей. Встречается достаточно много случаев, когда лечебную гистероскопию назначают для извлечения внутриматочных спиралей или их оставшихся частей. В этом случае могут наблюдаться некоторые нарушения и последствия. В частности речь идет о кровотечениях после процедуры.
Есть еще газовая гистероскопия, которая назначается при разрывах шейки матки, эрозиях или некоторых других серьезных нарушениях. Это объясняется тем, что серьезность таких патологий настолько велика, что других условий создать просто невозможно.
Подготовка к гистероскопии
Данная процедура проводиться исключительно в больнице. Перед исследованием женщина должна сдать необходимые анализы, в частности мазок содержимого влагалища, а так же анализ на кровь и мочу. Настоятельно рекомендуется проходить и терапевта перед гистероскопией для определения наличия возможных воспалительных процессов или заболеваний других органов. Это может быть исследование ЭКГ и рентгенография грудной клетки. Только после всех этих анализов с нормой женщину могут допустить непосредственно до гистероскопии.
Так же важно перед процедурой женщине поставить клизму и как можно больше очистить мочевой пузырь. Если все анализы в норме и сама процедура гистероскопии прошла удачно, осложнений никаких быть не должно. Но в любом случае могут наблюдать некоторые отклонения от нормы.

Выделения после гистероскопии
Как уже было описано ранее, что послеоперационный период гистероскопии может характеризоваться незначительными или более серьезными нарушениями. Чаще всего идет кровь, и женщину беспокоят именно сильные влагалищные кровотечения. В норме кровь может быть алого цвета в небольшом количестве. Если вы наблюдаете именно такую картину, то существенного повода для волнения нет. Такие явления вполне нормальные и от них никуда не денешься.
Что касается диагностической гистероскопии, то после процедуры у женщины могут быть не сильные болевые ощущения внизу живота. Это тоже в пределах нормы, но, если боль достаточно сильная, то это уже признак нарушения. Почти у всех женщин идет кровь после гистероскопии, поэтому обеспечить ее полное отсутствие не удастся. Все это можно объяснить только тем, что гистероскопия является хирургическим вмешательством.
Все приборы, которые вводятся во влагалище и полость матки могут нарушать ее целостность, даже незначительными механическими повреждениями. В течение нескольких суток может идти кровь в незначительных количествах. Если же кровянистые выделения сильные, то необходимо обращаться к врачу. В норме после гистероскопии сильных кровотечений быть не должно.
Стоит отметить, что количество крови после процедуры в полной мере зависит от ее типа. Например, после гистероскопии с целью оперативного вмешательства, кровотечение может быть сильное и это допускается. Как правило, после такой гистероскопии женщине назначаются специальные кровеостанавливающие медикаменты или травы.
Кровотечения после гистероскопии в разных случаях
В случае диагностической гистероскопии менструация должна наступить в обычное время. Если процедура идет с выскабливанием, то кровотечение в пределах нормы допускается уже в день проведения гистероскопии. Даже не смотря на то, что данная процедура считается мало травматичной, все же стоит тщательно следить за своим организмом после ее проведения.
К врачу рекомендуется обращаться в любом случае, если по истечению двух дней кровотечение не прекращается и сопровождается сильными болями внизу живота. Кровь при диагностической и операционной гистероскопии наблюдается из-за механического повреждения шейки матки специальными пулевыми щипцами. Нельзя сказать, что это вина врача, скорее без этого просто не обойтись. Поэтому не стоит переживать, что кровь может быть сигналом чего-то серьезного. В первое время это заживление простой раны. Только в случае длительных выделений стоит паниковать.
Достаточно часто кровотечения наблюдаются после перфорации матки, лечение которого назначается непосредственно от характера кровянистых выделений, а так же от самой проведенной перфорации.

Осложнения после гистероскопии
Как правило, сильное кровотечение обусловлено глубокими механическими повреждениями после процедуры. Это может быть травма миометрии или крупных сосудов. Такие последствия могут вполне послужить причиной серьезных осложнений, требующих лечения. Для начала необходимо приостановить кровотечение, особенно, если кровь идет густая и темная. Так же вводят специальное лекарство, которое способствует загущению крови. Во многих случаях не обойтись без введения катетера. Его оставляют не более чем на 12 часов, после чего специальную гемостатическую терапию. Если же все это не помогает в полной мере остановить кровотечение, прибегают к гистерэктомии.
Чтоб не допускать сильного кровотечения после гистероскопии, достаточно придерживаться правил проведения процедуры. Особой осторожности подвергаются боковые стенки матки в области внутренней части. Именно в этой части располагаются сосудистые пучки. Необходимо все делать очень аккуратно и не спеша. Тогда есть шансы, что все пройдет удачно и у пациентки не возникнет серьезных осложнений во время реабилитации.
Какие ощущения после гистероскопии?
Как уже было сказано выше, что гистероскопия достаточно простая и безболезненная процедура, по сравнению с множеством других гинекологических обследований. Но, так же у каждой женщины порог чувствительности разный и определить общую картину довольно сложно. Можно сказать только одно, что гистероскопия не требует обезболивания, при этом наблюдаются незначительные болевые ощущения. Они скорее не приятные, чем болезненные. В случае необходимости наркоз вводят как обычно внутривенно.
Боли после гистероскопии могут наблюдаться в течение нескольких дней в области нижней части живота и поясницы. Все это происходит как во время обычных месячных. Если в организме идет некоторое нарушение, то вы сможете это заметить, потому что выделения и боль будут существенными. В случае сильных болей пациентке назначают специальные обезболивающие.
Так же запрещается заниматься физическими нагрузками, спортом и особенно на время отказаться от половых отношений. Все это можно будет возобновить через две недели после гистероскопии, если все в порядке. О возможных нарушениях могут свидетельствовать продолжительные боли в области нижней части живота, поэтому, если уже не сила терпеть, обратитесь к врачу за дополнительной диагностикой. Возможно, вам назначать специальные обезболивающие препараты.
Можно ли делать гистероскопию?
На этот вопрос есть множество мнений. В норме такую процедуру не рекомендуют делать молодым девушкам, особенно до 25 лет. Но, если случай достаточно серьезный и без нее не обойтись, то врач в любом случае назначает. Так же не рекомендуется делать гистероскопию женщинам после родов в течение полугода. Это объясняется тем, что все функциональность половых органов должна полностью восстановиться. Но опять, стоит отметить, что в особенно срочных ситуациях могут назначить и такую процедуру. В частности речь идет о сильных кровотечениях после родов.
Гистероскопия может быть назначена врачом в разных ситуациях, исходя из анализов. Если этого требует болезненная картина пациентки, то ни о каких запретах не может идти речь. В таких случаях главное сдать все необходимые анализы и выяснить, что женщине допускается делать именно такую процедуру. Особенно важную роль в анализах имеет показатель свертываемости крови. Низкий уровень свертываемости может быть серьезной угрозой для жизни женщины.
Гистероскопия довольно часто практикуется в гинекологии для диагностики и лечения различных заболеваний органов репродуктивной системы. После ее проведения у женщин возникают кровянистые выделения и незначительные тянущие боли в животе, что является вполне естественным, так как во время данной процедуры так или иначе происходит травмирование слизистых оболочек цервикса или матки. Но, как и любое другие инструментальное вмешательство, она может сопровождаться осложнениями, которые требуют немедленного обращения за медицинской помощью. А какие выделения после гистероскопии являются нормальными, а какие должны насторожить женщину, вы сейчас и узнаете.
Гистероскопия – что это такое и как проводится?
Как уже было сказано, гистероскопия представляет собой гинекологическую процедуру, которую применяют в качестве диагностики или лечения различных заболеваний. Для ее проведения используют специальный прибор – гистероскоп, имеющий вытянутую прямоугольную форму и оснащенный двумя шлангами и кранами. Через один шланг осуществляется подача медицинского раствора или газа под высоким давлением, а через другой происходит их отвод.
Благодаря такому устройству удается провести процедуры, которые ранее без сильного травматического вмешательства сделать было невозможно. Чаще всего гистероскоп применяют с целью улучшить обзор матки, увеличить ее полость или отмыть от слизи и сгустков крови.
Чтобы отслеживать то, как проводятся манипуляции, применяется специальная телескопическая система, которая представляется в виде небольшой трубки с камерой на конце. Крепится она к внешнему корпусу гистероскопа и вводится во влагалище одновременно со шлангами для подачи жидкостей.
Гистероскопы бывают разных моделей и некоторые из них также оснащены дополнительными каналами, которые дают возможность использовать во время проведения процедуры дополнительные инструменты, например, ножницы, щипцы, электроды и т.д. Как правило, применяются они в тех случаях, когда требуется провести биопсию или удалить небольшие новообразования в полости матки или цервиксе (например, полипы, кисты и т.д.).
Более того, гистероскопы имеют различные оптические системы. Некоторые из них применяются для проведения общего обзора органов репродуктивной системы (они не увеличивают изображение), а другие обладают панорамным обзором и увеличивают полученное изображение в 20 и более раз.
Также существуют так называемые микро гистероскопы, применение которых позволяет увеличить изображение в 150 раз. Благодаря таким устройствам, врачам удается видеть происходящие изменения в строении слизистых оболочек, проводить диагностику клеток, которые вызывают подозрение на развитие рака и т.д.
Сама по себе процедура проводится в кабинете у гинеколога. Пациентка усаживается на гинекологическое кресло, ей вводят внутривенный наркоз, а далее при помощи специальных приборов осуществляют расширение цервикса, после чего в полость матки вводится гистероскоп и другие необходимые инструменты.
Показания и противопоказания
Основными показаниями к проведению гистероскопии являются следующие патологические состояния:
- Привычные выкидыши, когда установить их истинную причину при помощи других диагностических методов не удается.
- Аномалии матки.
- Нарушение менструального цикла (только в возрасте от 18 до 45 лет).
- Миома матки.
- Аденомиоз (внутренний эндометриоз).
- Рак.
- Непроходимость маточных труб.
- Удаление полип и других образований в полости матки.
Кроме того, гистероскопия активно используется в гинекологии для удаления внутриматочных контрацептивов, перед проведением ЭКО и для контроля за состоянием матки после родов или абортативных вмешательств.
Однако у этой процедуры имеются и свои противопоказания. Применять ее ни в лечебных, ни в диагностических нельзя при наличии следующих состояний:
- Маточное кровотечение.
- Беременность.
- Заболевания инфекционного характера.
- Воспаление цервикса или матки.
- Стеноз цервикса.
Гистероскопия не относится к бесплатным процедурам, которые осуществляются в государственных бюджетных медицинских организациях. Ее проведение стоит немалых денег, однако в отличие от других хирургических вмешательств, осложнения после нее возникают очень редко. Но риски их появления, хоть и небольшие, но имеются, а потому, каждая женщина должна знать, какие ощущения должны наблюдаться после гистероскопии и сколько идут выделения из влагалища после ее проведения. Ведь именно по изменению общего самочувствия и характеру влагалищных выделений можно своевременно выявить осложнения, которые могут привести к серьезным проблемам со здоровьем.
Как в норме проходит восстановление после процедуры?
Так как применение гистероскопа становится причиной повреждения слизистых оболочек цервикса и матки, открытие небольшого кровотечения после проведенной процедуры является нормой. Но какое кровотечение после гистероскопии считается нормальным и сколько дней оно должно наблюдаться?
Ответить на этот вопрос однозначно сложно, так как каждый организм имеет свои индивидуальные особенности, которые влияют на скорость его восстановления. Более того, в этом деле немаловажную роль играет и цель, с которой применялась процедура. Если ее использовали для диагностики какого-либо заболевания, то красные сукровичные или розовые выделения из влагалища могут наблюдаться на протяжении 1-2 дня. При этом в нижней части живота могут возникать боли тянущего характера, но не более суток с момента проведения гистероскопии.
В тех случаях, когда она данная процедура используется для лечения гинекологических заболеваний (например, для удаления новообразований, избыточного слоя эндометрия и т.д.), то в этом случае матка кровоточить может долго – до 4-5 дней, что также является нормальным. Появление в этом случае сильных болей в животе в первые дни тоже не сигнализирует о развитии осложнений.
Стоит отметить, что и появление желтых выделений после гистероскопии , использующейся в качестве лечебной терапии, не относится к отклонениям, но только в том случае, если наблюдаются они спустя 3-6 дней после процедуры и не сопровождаются повышенной температурой, слабостью или сильными болями в животе. Очень хорошим сигналом является появление коричневых выделений после гистероскопии матки на 3-5 сутки, которые указывают на нормальный процесс заживления поврежденных тканей.
Как только матка полностью восстановиться, появляются белые или водянистые выделения, которые появляются в небольшом количестве и не вызывают у женщин неприятных ощущений. Нужно сказать, что гистероскопия никак не влияет на гормональный фон и менструальный цикл. А потому, если она проводилась, например, за несколько дней до предполагаемой даты наступления месячных, появление спустя 2-4 дня после операции обильных кровянистых выделений также является нормой. Они говорят о наступлении менструации и не сигнализируют о возникновении осложнений.
Когда стоит повторно обратиться к врачу?
Идти к врачу следует в тех моментах, когда:
- Мазня длиться более недели после прекращения кровотечения.
- На 2-4 сутки появляются боли в животе.
- Влагалищные выделения приобрели желтоватый цвет и плохо пахнут.
- Повысилась температура.
- Ощущается сильная слабость.
- Из влагалища вышел кровяной сгусток (появляется он по причине неполного очищения матки).
Все эти симптомы сигнализируют о развитии осложнений, требующих незамедлительного лечения. Так, например, после гистерорезектоскопии из влагалища начинает выделяться слизистый секрет, имеющий темно желтый или зеленоватый оттенок и истощающий резкий специфический аромат, то это говорит о развитии бактериальной инфекции. Оставлять ее без внимания ни в коем случае нельзя, так как она может привести к развитию абсцесса или сепсиса.
Как правило, при развитии бактериальной инфекции у женщин отмечается:
- Высокая температура (свыше 38 градусов).
- Слабость.
- Боли в животе.
Еще одним осложнением после проведенной гистероскопии является перфорация стенок матки, возникшая на фоне зондирования или неправильном расширении цервикса. В данном случае у женщин появляются тянущие боли в животе и из влагалища начинает мазать темным розоватым густым экссудатом.
Помимо этого, во время операции может быть нарушена целостность кишечника. Чаще всего происходит это на фоне удаления новообразований при нечетком выведении изображения внутренних органов на мониторе компьютера. При этом также возникают тянущие боли в животе, которые могут наблюдаться более недели, а также из влагалища и анального отверстия может выделяться сукровица.
Также довольно частым осложнением гистероскопии является эндометрит, который начинает развиваться в результате инфицирования полости матки во время проведения операции. В данном случае у женщины может пойти коричневая мазня с примесями гноя, имеющая неприятный запах и дополняющаяся повышением температуры.
И еще одно осложнение, характерное для гистероскопии, – воздушная эмболия. Возникает она, как правило, при закачивании в полость матки воздуха при введении в нее медицинского раствора. Это состояние является крайне опасным, так как часто становится причиной не только открытия кровотечения, которое потребуется остановить как можно быстрее, но и летального исхода.
Осложнения после гистероскопии и лапароскопии обычно возникают на 3-4 сутки. При этом они практически всегда сопровождаются сильными болезненными ощущениями в нижней части живота, выделением из влагалища гноя и неприятным запахом. Если спустя несколько дней после операции женщина не отмечает у себя появление всех симптомом и чувствует она себя нормально, то поводов для беспокойства нет. Однако повторный осмотр у врача все равно требуется, так как некоторые осложнения могут развиваться бессимптомно.
Что делать, если появились признаки осложнений?
Если у женщины на протяжении 3-6 дней обильно идет кровь из влагалища, при этом появляются и другие признаки развития патологических состояний, то ей ни в коем случае нельзя сидеть дома и дожидаться, пока все пройдет само собой. Такого не будет. Нужно немедленно идти к врачу!